ADHS und Heuschnupfen (Allergische Rhinitis)
Wenn die Nase läuft und das Gehirn stolpert
Mit dem Frühling beginnt für viele neurodivergente Menschen eine herausfordernde Zeit: Die Pollen fliegen, die Nase juckt, die Augen tränen – der klassische Heuschnupfen ist da. Zeitgleich bemerken viele auch eine Verschlechterung ihrer ADHS-Symptome: Konzentration fällt schwerer, innere Unruhe nimmt zu, der Schlaf leidet.
Aber gibt es tatsächlich einen Zusammenhang zwischen ADHS und allergischer Rhinitis (AR) – also Heuschnupfen? Und: Wenn ja, wie tief reicht dieser Zusammenhang? Ist es bloß ein Zufall – oder gibt es eine gemeinsame biologische Basis?
📊 Studienlage: Auffällige Korrelationen – besonders im Kindesalter
Die Forschung der letzten zwei Jahrzehnte hat sich intensiv mit möglichen Zusammenhängen zwischen neuropsychiatrischen Erkrankungen und allergischen Erkrankungen beschäftigt. Viele Studien zeigen, dass ADHS und AR häufig gemeinsam auftreten – vor allem bei Kindern.
Beispiele:
In einer Meta-Analyse von 12 Studien zeigte sich ein fast vierfach erhöhtes Risiko (OR = 3,96) für ADHS bei Kindern mit Heuschnupfen.
Eine große taiwanesische Registerstudie fand bei über 40 % der ADHS-Kinder eine begleitende allergische Rhinitis.
Auch eine chinesische Bevölkerungsstudie bestätigte eine signifikant höhere ADHS-Rate bei Kindern mit AR (7,7 % vs. 4,1 %).
Umgekehrt sind auch Allergien bei ADHS-Betroffenen häufiger dokumentiert – inklusive Neurodermitis, Asthma, Lebensmittelallergien.
💡 Interessant: Die Zusammenhänge waren oft geschlechtsspezifisch ausgeprägt (z. B. stärker bei Jungen) und traten besonders bei schweren oder chronischen Formen von AR auf.
🔍 Aber Achtung: Korrelation ist nicht gleich Kausalität
Hier ist es wichtig, innezuhalten: Nur weil zwei Dinge gemeinsam auftreten, heißt das noch lange nicht, dass eines das andere verursacht. Das nennt man den Unterschied zwischen Korrelation und Kausalität.
Korrelation: Zwei Phänomene (z. B. ADHS und Heuschnupfen) treten häufiger gemeinsam auf als zufällig zu erwarten wäre.
Kausalität: Ein Phänomen verursacht das andere (z. B. Heuschnupfen verursacht ADHS).
Bisher gibt es keine Studie, die eindeutig belegen kann, dass AR ADHS verursacht oder umgekehrt. Aber: Es gibt plausible biologische Mechanismen, die eine gegenseitige Verstärkung oder Beeinflussung erklären könnten.
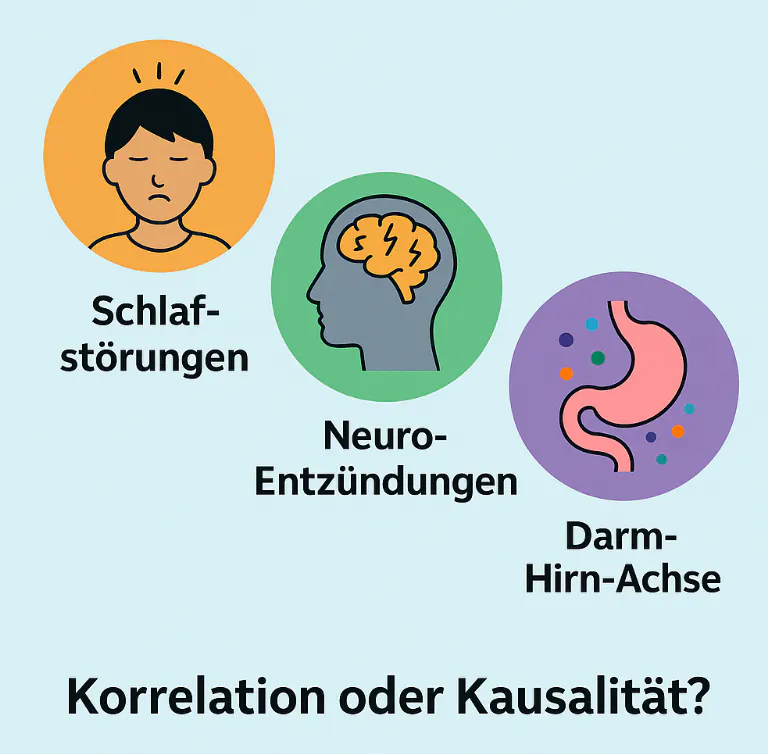
🧠 Drei mögliche biologische Verbindungslinien
1. 💤 Schlafstörungen als ADHS-Verstärker
Heuschnupfen beeinträchtigt oft den Schlaf – durch verstopfte Nasen, Atemnot, Niesreiz oder nächtlichen Husten. Die Folge: weniger Tiefschlaf, mehr Müdigkeit am Tag, gereizteres Verhalten, reduzierte Aufmerksamkeit. Gerade bei Menschen mit ADHS, deren exekutive Funktionen ohnehin empfindlich reagieren, kann schlechter Schlaf Symptome massiv verstärken.
2. 🔥 Neuroinflammation – Entzündungen im Gehirn?
Allergische Reaktionen setzen entzündungsfördernde Zytokine frei (z. B. IL-6, TNF-α, IL-4), die unter Umständen die Blut-Hirn-Schranke überwinden und neuroinflammatorische Prozesse anstoßen. Diese können sich auf Dopamin-, Serotonin- oder Noradrenalin-Systeme auswirken – also genau die Systeme, die bei ADHS bereits dysreguliert sind.
3. 🦠 Darm-Hirn-Achse & Mikrobiom: Der unterschätzte Einfluss
Die Forschung zur Darm-Hirn-Achse zeigt: Eine gestörte Darmflora beeinflusst nicht nur das Immunsystem, sondern auch Stimmung, Reizverarbeitung und Aufmerksamkeit. Kinder mit ADHS und Allergien zeigen oft veränderte Mikrobiom-Zusammensetzungen, die möglicherweise beide Störungen begünstigen. Besonders die Verbindung über den Vagusnerv wird als Kommunikationskanal zwischen Bauch und Gehirn diskutiert.
⚖️ Und was spricht gegen eine direkte Verbindung?
Einige Studien (z. B. Schmitt et al.) fanden keine signifikante Assoziation zwischen AR und ADHS.
Viele Daten beruhen auf Selbstberichten statt klinischer Diagnosen – und sind dadurch fehleranfälliger.
Störfaktoren wie Stress, Ernährung, Bildschirmzeit, sozioökonomischer Status wurden oft nicht kontrolliert.
Der Zusammenhang könnte bei Erwachsenen deutlich schwächer oder anders verlaufen als bei Kindern.
Fazit: Der Zusammenhang ist wahrscheinlich komplex und bidirektional – keine einfache Ursache-Wirkung, sondern ein Netzwerk aus biologischen, psychischen und umweltbezogenen Faktoren.
💊 Beeinflussen ADHS-Medikamente den Verlauf von Heuschnupfen?
Eine spannende Frage – mit noch wenig evidenzbasierter Forschung, aber einigen interessanten Hypothesen:
1. Stimulanzien wie Methylphenidat oder Amphetamine
Diese Medikamente wirken primär auf das dopaminerge und noradrenerge System – nicht auf das Immunsystem. Bisher gibt es keine Belege, dass Stimulanzien allergische Reaktionen direkt verstärken oder reduzieren. Es gibt jedoch Einzelfallberichte, in denen Betroffene unter Medikamenteneinnahme weniger allergisch reagierten, was aber auch mit besserem Schlaf und weniger Stress zusammenhängen kann.
2. Verbesserte Selbstregulation = bessere Allergiekontrolle
ADHS-Medikamente können helfen, sich an Behandlungsroutinen zu halten: regelmäßig Nasenspray, Antihistaminikum, Allergenvermeidung. Auch achtsamer Umgang mit Ernährung und Schlaf gelingt mit besserer Selbstregulation oft leichter – und das wiederum reduziert allergische Belastungen.
3. Indirekter Effekt über Stressreduktion
ADHS geht oft mit chronischem Stress einher – und Stress kann wiederum das Immunsystem dysregulieren. Durch Medikamente kann der Stresspegel sinken, was entzündliche Reaktionen dämpfen könnte – ein indirekter, aber potenziell relevanter Effekt auf den Verlauf von Allergien.
⚠️ Hinweis: Es gibt auch Einzelfälle mit Unverträglichkeiten oder Kreuzreaktionen. In seltenen Fällen können Farbstoffe, Trägerstoffe oder Kapselbestandteile eine allergische Reaktion auslösen. Bei neuen Symptomen sollte immer Rücksprache mit Arzt oder Apotheker erfolgen.
Eine ausführlichere Präsentation zu ADHS und Heuschnupfen (ggf. zum Teilen)
 (Abre numa nova janela)
(Abre numa nova janela)📌 Take-Home-Message für Neurodivergente in der Pollenzeit
ADHS und Heuschnupfen treten häufiger gemeinsam auf als zufällig zu erwarten wäre – besonders bei Kindern.
Die Ursache liegt vermutlich nicht in einer direkten Wirkung, sondern in gemeinsamen biologischen Faktoren wie Schlafstörungen, Entzündungen und Mikrobiomveränderungen.
ADHS-Medikamente beeinflussen Heuschnupfen wahrscheinlich nicht direkt, können aber indirekt helfen, indem sie Selbstregulation und Stressreduktion verbessern.
Wer beides hat, sollte Allergiebehandlung und ADHS-Therapie gut aufeinander abstimmen – idealerweise mit Blick auf Schlaf, Ernährung und emotionale Regulation.
🧰 Praktische Tipps für die Pollenzeit:

Wenn Du mehr über ADHS erfahren möchtest, bist du in unserer ADHSSpektrum-Community auf Skool herzlich willkommen.


