ADHS und chronische Schmerzen
Wenn der Schmerz bleibt – und keiner fragt nach ADHS

Wie eine chronische Schmerzstörung mit einer unbehandelten Stressverarbeitungsstörung bei ADHS zusammenhängen können
Chronische Schmerzen sind allgegenwärtig – Rückenschmerzen, Spannungskopfschmerzen, Migräne, Reizdarm, Nackenschmerzen. Viele Menschen durchlaufen eine endlose Odyssee an Diagnostik, Physiotherapie, Schmerzmitteln und Rückschlägen. Was jedoch kaum bekannt ist: Hinter diesen Symptomen kann sich eine unbehandelte ADHS-Symptomatik verbergen.
Eine aktuelle japanische Studie zeigt: Der Zusammenhang zwischen ADHS und chronischen Schmerzen ist nicht nur real – er ist enger, als bisher gedacht. Und er wird in der Praxis fast nie beachtet.
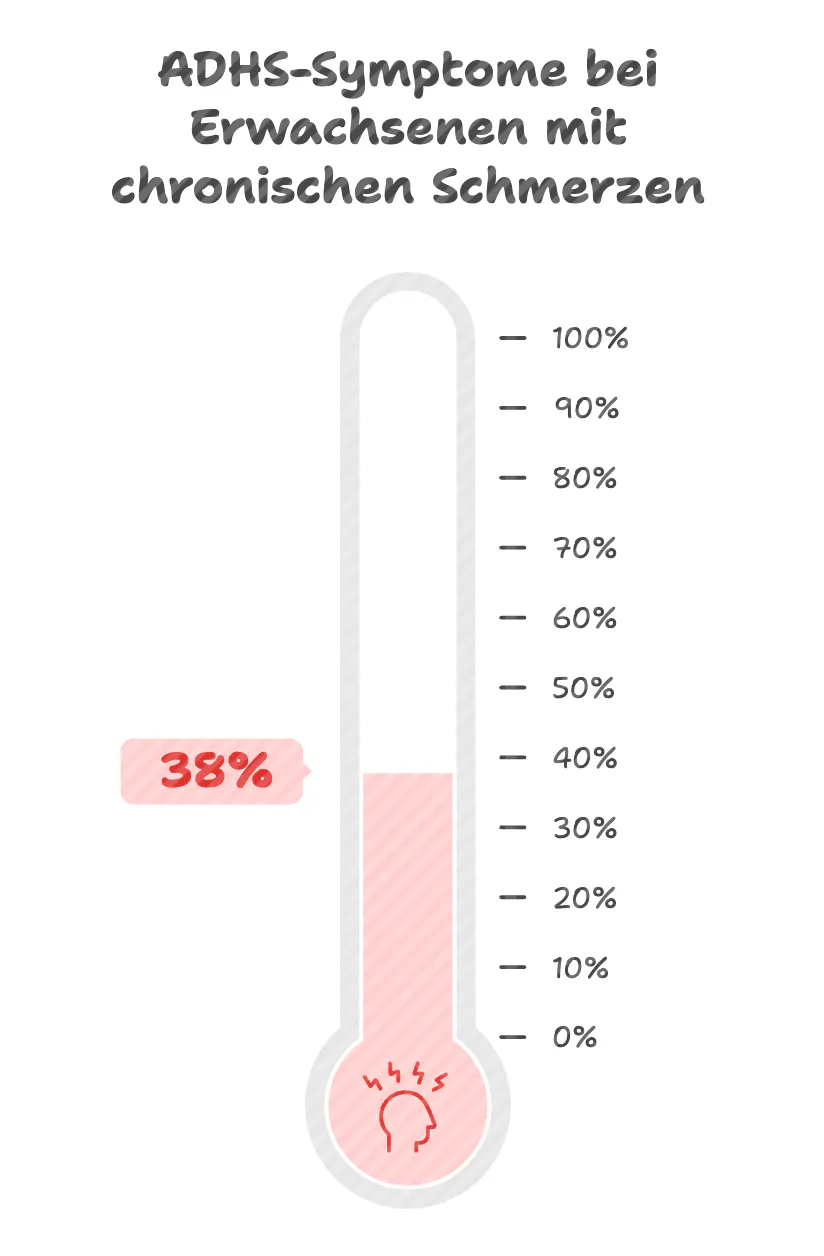
Chronische Schmerzen als unerkannte Folge von ADHS
Die Studie untersuchte über 4.000 Erwachsene im Alter zwischen 20 und 64 Jahren, die in den letzten vier Wochen über Schmerzen in irgendeinem Körperbereich berichteten. Rund ein Drittel der Befragten hatte chronische Schmerzen – also Beschwerden, die länger als drei Monate andauern.
Ein zentrales Ergebnis: Menschen mit chronischen Schmerzen hatten deutlich häufiger ausgeprägte ADHS-Symptome. Und je stärker die Schmerzen, desto höher die Wahrscheinlichkeit für eine auffällige ADHS-Symptomatik.
Besonders eindrucksvoll: In der Gruppe mit extrem starken Schmerzen (Schmerzstufe 9–10) lagen die positiven ADHS-Screenings bei über 38 Prozent.
Das ist kein Zufall. Denn das Gehirn von Menschen mit ADHS verarbeitet Reize, Emotionen – und eben auch Schmerz – auf besondere Weise. Viele Betroffene berichten von einer Überempfindlichkeit gegenüber inneren und äußeren Reizen, einem "Daueralarm im System", der sich oft auch körperlich äußert.
ADHS stärkerer Schmerzfaktor als Depression oder Angst
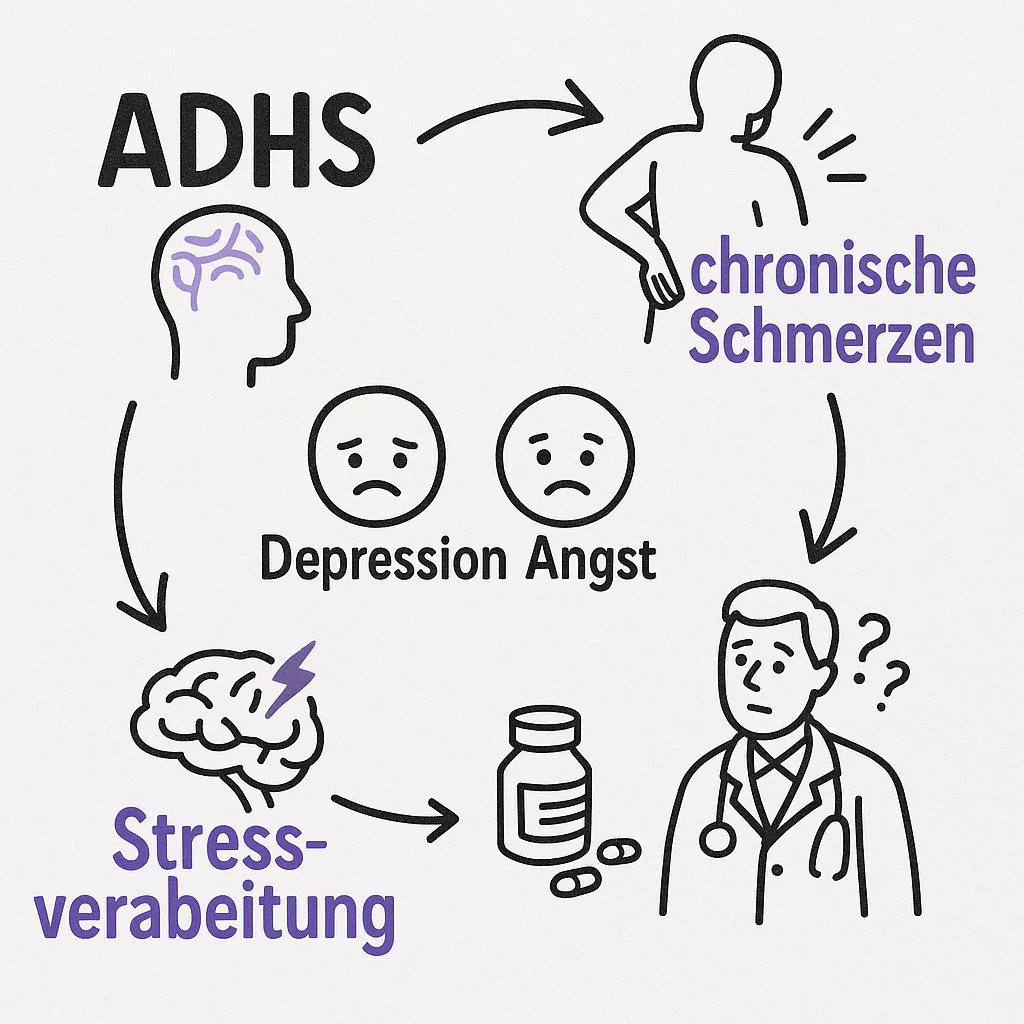
In der Auswertung zeigten sich ADHS-Symptome als der stärkste psychologische Prädiktor für chronische Schmerzen – sogar stärker als depressive Verstimmungen oder Angstzustände. Die Forschenden fanden heraus, dass ADHS-Symptome mit einer Effektstärke von 0,26 mit Schmerzintensität und -dauer zusammenhängen – psychische Belastungen wie Depressionen lagen deutlich darunter bei 0,09.
Das bedeutet: Wenn man nur auf Depression oder Angst schaut, übersieht man womöglich den eigentlichen Kern – eine tiefsitzende Störung der Stressverarbeitung und Selbstregulation, wie sie für ADHS typisch ist.
Zitat aus der Studie:
„Unsere Ergebnisse legen nahe, dass Screening und Intervention für ADHS-Symptome bei chronischen Schmerzpatienten in Betracht gezogen werden sollten – insbesondere bei jenen mit extremer Schmerzbelastung.“
Was läuft da im Gehirn?
Neurobiologisch ergibt das Bild Sinn: ADHS geht mit einer Dysregulation im Dopamin- und Noradrenalin-System einher – dieselben Botenstoffe, die auch in der Schmerzverarbeitung eine zentrale Rolle spielen. Tiermodelle zeigen, dass ADHS mit einer verstärkten Schmerzempfindlichkeit (Hyperalgesie) und zentraler Sensitivierung einhergehen kann.
Das bedeutet: Das Nervensystem reagiert über, auch auf normale oder minimale Reize. Der Schmerz wird sozusagen „lauter wahrgenommen“. Gleichzeitig fehlen oft die inneren Bremsen, um Stress und Schmerz wieder zu regulieren.
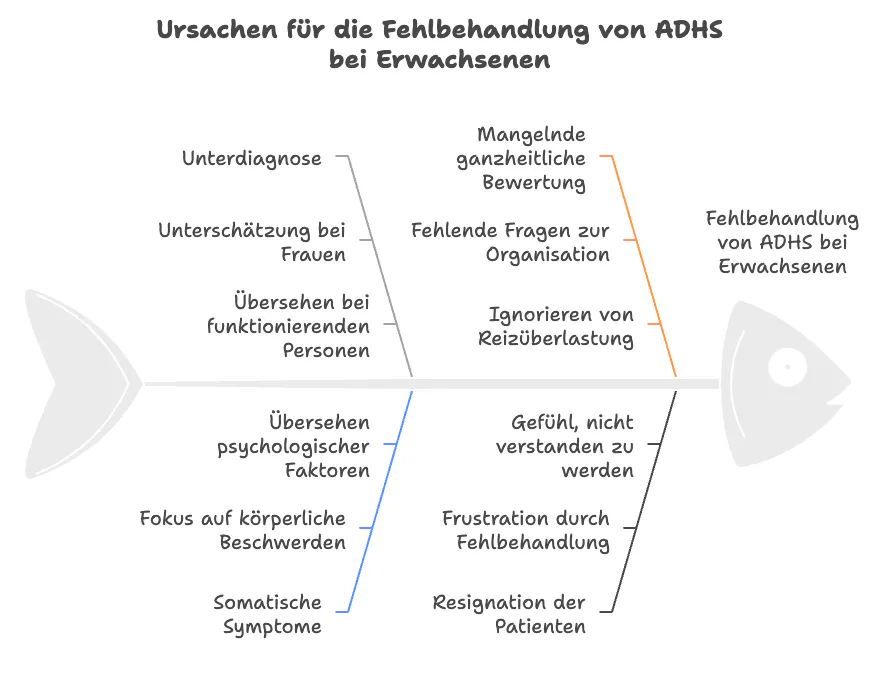
Wenn Schmerztherapie nicht greift – lohnt sich ein Blick auf ADHS?
Viele Patientinnen und Patienten mit ADHS und chronischen Schmerzen erleben, dass klassische Schmerztherapien nicht helfen. Medikamente, Massagen, Rückenprogramme greifen ins Leere – weil die Ursache nicht im Gewebe, sondern im System liegt.
Die Studienlage deutet darauf hin, dass ADHS-Medikamente wie Atomoxetin oder Methylphenidat nicht nur die typischen ADHS-Symptome, sondern auch chronische Schmerzen positiv beeinflussen können, sofern ADHS als Ursache mitschwingt.
Auch bildgebende Verfahren (z. B. SPECT) zeigen, dass bestimmte Hirnareale bei chronischen Schmerzen mit ADHS verändert durchblutet sind – und sich diese Muster unter ADHS-Medikation normalisieren können.
Warum das so wichtig ist
ADHS wird bei Erwachsenen noch immer massiv unterschätzt und unterdiagnostiziert. Besonders bei Frauen, bei Menschen mit somatischen Symptomen und bei jenen, die „funktionieren“ – trotz innerer Erschöpfung. Wenn dann chronische Schmerzen hinzukommen, wird oft auf rein körperlicher Ebene behandelt.
Die Folge: eine jahrelange Fehlbehandlung, Überforderung und Resignation.
Zitat eines betroffenen Patienten (aus meiner Praxis):
„Ich war bei neun verschiedenen Fachärzten – keiner hat gefragt, wie ich meinen Alltag organisiere, ob ich mit Reizen überfordert bin oder ständig unter innerem Druck stehe. Seit ich weiß, dass ich ADHS habe, ergibt alles plötzlich Sinn.“
Was heißt das für dich?
Wenn du selbst chronische Schmerzen hast – Rücken, Nacken, Bauch, Migräne – und gleichzeitig innere Unruhe, Reizempfindlichkeit, impulsive Gedanken oder Schlafprobleme kennst:
Dann könnte ADHS ein zentraler Faktor in deinem Schmerzgeschehen sein.
Vor allem dann, wenn du…
… viele Therapieversuche hinter dir hast – ohne echten Erfolg.
… das Gefühl hast, ständig „unter Strom“ zu stehen.
… besonders empfindlich auf Berührungen, Geräusche, Gerüche oder Stress reagierst.
… keine passende Erklärung für deine Schmerzen findest.
Dann lohnt sich ein ADHS-Screening – nicht als „Schublade“, sondern als neue Erklärung und mögliche Perspektive.
Einladung zur Diskussion: Austausch auf ADHSSpektrum
In meiner Community diskutieren wir genau solche Themen. Dort findest du Menschen, die wie du zwischen Diagnose, Selbstregulation und Lebensrealität navigieren – und vielleicht Antworten suchen auf Fragen wie:
„Kann mein Schmerz etwas mit meiner ADHS zu tun haben?“
„Warum helfen klassische Therapien bei mir nicht?“
„Was kann ich selbst tun, um wieder mehr in die Regulation zu kommen?“
Lass uns gemeinsam neues Wissen sichtbar machen – und neue Wege im Umgang mit chronischem Schmerz und ADHS finden.
Autor : Dr. Martin Winkler nach einem Fachartikel von
Kasahara S, Yoshimoto T, Oka H, Sato N, Morita T, Niwa SI, Uchida K, Matsudaira K. Correlation between attention deficit/hyperactivity disorder and chronic pain: a survey of adults in Japan. Sci Rep. 2025 Apr 16;15(1):13165. doi: 10.1038/s41598-025-95864-4. PMID: 40240787.


